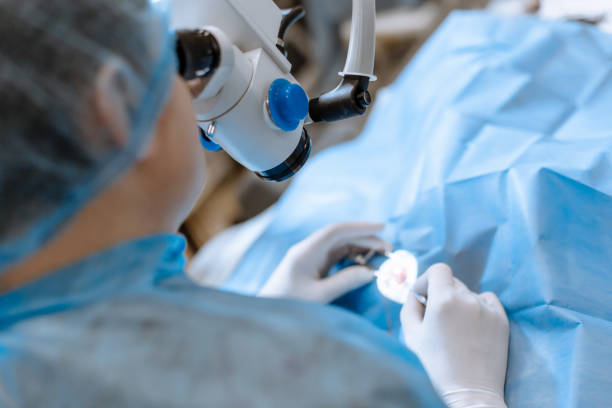
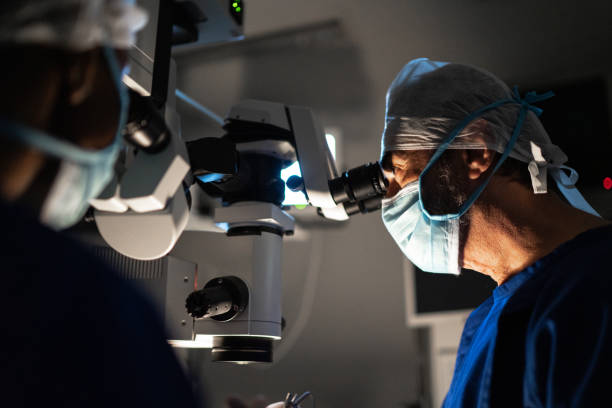
أفضل دكتور عيون فى مصر
دكتور عَمَّار نَصَّارٌ
أفضل دكتور عيون في مصر
يعتبر الدكتور عمار نصار أفضل دكتور عيون فى مصر لعام 2023 لأنه إستشاري طب العيون فهو دكتور عيون ممتاز ويمتلك أفضل مركز عيون فى المهندسين. ويعد ايضا اشطر دكتور عيون في مصر نظرا لكونه من القلائل الذين جمعوا بين المعرفة الأكاديمية والدرجة العلمية المرموقة من ناحية. والخبرة العملية التطبيقية الواسعة من ناحية أخرى. دكتورعمار هو طبيب عيون متخصص فى جراحات القرنية من زراعة القرنية وإزالة المياة البيضاء بالليزر وتصحيح النظر (الليزك). وبخبرة اكثر من 10 سنوات قد عالج مختلف أمراض العيون و حل مشكلات ضعف النظر.
يهتم دائمآ بإستخدام أحدث الأجهزة فى مجال الرعاية البصرية وهو دائم التطلع والبحث عن التقنيات الحديثة فى عمليات زراعة القرنية وزراعة العدسات وعمليات الفيمتوليزك. ولم يكن وصوله إلى هذه المكانة وهذا القدر من الثقة من باب المبالغة أو المصادفة بل كان نتيجة عوامل كثيرة من أهمها: –
أنه استشاري متخصص في جراحات زراعة القرنية و المياه البيضاء وتصحيح عيوب الابصار بالليزر ( الليزك و الفيمتوليزك و الفيمتوسمايل ) وزراعة العدسات.
- استشاري جراحات القرنية والمياه البيضاء وإصلاح عيوب الإبصار.
- عضو الأكاديمية الأمريكية لجراحة العيون.
عضو الكلية الملكية لجراحى العيون بأدنبره (المملكة المتحدة).
- هو أيضا عضو الجمعية الرمدية المصرية.
وعضو الجمعية الأمريكية لجراحات المياه البيضاء وإصلاح عيوب الإبصار.
- عضو الجمعية الأوروبية لجراحات المياه البيضاء وإصلاح عيوب الإبصار.


لماذا يعد الدكتور عمار نصار أفضل دكتور عيون فى مصر؟
هناك العديد من العوامل التي تجعله يتمتع بسمعة طيبة ويتميز في هذا المجال.
أولًا:
الدكتور عمار نصار يمتلك خبرة واسعة في مجال جراحة العيون، حيث يحمل درجة الدكتوراه في هذا المجال. ولقد عمل في العديد من المستشفيات والمراكز الطبية المشهورة في مصر والعالم، حيث كان يشغل منصب أستاذ جراحة العيون في كلية الطب بجامعة القاهرة ومدير الخدمات الجراحية في عيادة النيل الدولية.
ثانيًا:
يستخدم الدكتور عمار أحدث التقنيات والأجهزة في مجال العيون، مما يتيح له تشخيص الحالات بدقة وعلاجها بكفاءة. وهو يتابع باستمرار كل ما هو جديد في مجال جراحة العيون، حيث يقوم بحضور العديد من المؤتمرات الطبية والندوات العلمية في مصر والخارج.

ثالثًا:
كما يعد الدكتور عمار دكتور عيون ممتاز بل هو أشطر دكتور عيون فى مصر لما يتمتع به من سمعة جيدة في مصر، حيث يحظى بتقدير كبير من قبل المرضى والزملاء في المجتمع الطبي. وهو معروف بأخلاقه المهنية وتعامله الراقي مع المرضى.
رابعًا:
يوفر الدكتور عمار نصار خدمات إضافية مثل الاستشارات عبر الإنترنت والدعم اللوجستي، مما يساعد على تسهيل عملية العلاج للمرضى من خلال توفير الخدمات اللازمة لهم.
وأخيرًا:
يتميز الدكتور عمار نصار بالتفاني والاهتمام الكبير بصحة مرضاه. فهو يقوم بتوفير الرعاية اللازمة لهم، ويتابع حالتهم بعد العمليات الجراحية، ويقوم بتقديم النصائح والتوجيهات اللازمة للحفاظ على صحتهم.
وبناءً على ما ذكرناه، فإن الدكتور عمار نصار هو الأفضل في مصر بسبب خبرته وكفاءته في مجال جراحة العيون، واستخدامه لأحدث التقنيات والأجهزة في علاج الحالات العيونية، وسمعته الجيدة في المجتمع الطبي، وتقديمه للخدمات الإضافية والرعاية اللازمة للمرضى. ولذلك، يجب على كل من يعاني من مشاكل في العيون أن يتوجه إلى الدكتور عمار نصار للحصول على العلاج المناسب والرعاية اللازمة.
الخبرة
مدى خبرة دكتور عمار نصار فى جراحات العيون والليزك
استكشف خدماتنا من خلال الفيديو التعريفي
مرحباً بكم في مركز دكتور عمار نصار للعيون والليزك، حيث نلتزم بتقديم أعلى مستويات الرعاية الصحية لعيونكم. ندعوكم لمشاهدة الفيديو التعريفي الخاص بنا، الذي يسلط الضوء على مجموعة متنوعة من الخدمات المتميزة التي نقدمها، بما في ذلك استشارات العيون المتخصصة، عمليات الليزك المتقدمة، وأحدث تقنيات تصحيح الرؤية. بفضل فريقنا من الأطباء ذوي الخبرة والتقنيات الحديثة التي نستخدمها، نسعى جاهدين لتحسين جودة حياتكم واستعادة صحتكم البصرية. لا تترددوا في مشاهدة الفيديو لمعرفة المزيد حول كيفية مساعدتنا لكم في تحقيق رؤية أفضل!

مركز الدكتور عَمَّار نَصَّارٌ
لماذا يعد مركز الدكتور عمار نصار افضل مركز عيون في مصر؟
يعتبر مركز الدكتور عَمَّار نَصَّارٌ للعيون والليزك واحدًا من أشهر المراكز الطبية في مصر والشرق الأوسط. يقدم المركز خدمات طبية متخصصة في مجال جراحات العيون والليزك باستخدام أحدث التقنيات الطبية العالمية. وفيما يلي سنلقي الضوء على بعض الأسباب التي تجعل مركز الدكتور عَمَّار نَصَّارٌ هو الخيار الأمثل لعمليات جراحة العيون والليزك في مصر.
يعتبر مركز الدكتور عمار نصار من المراكز الرائدة في مجال جراحات العيون والرعاية البصرية في مصر. فهو مركز مجهز بالكامل لاستقبال جميع مرضى العيون ومتكامل الاجهزة للكشف على حالة العين مما جعله ملتقى ثقة بين جميع عملائه لما حققه من رصيد كبير في جراحات العيون في السنوات الاخيرة.
وقد أثبت المركز ذلك من خلال ما يقدمه من خدماته والتوسع في زيادة تلك الخدمات التي تشمل الكشف والفحص والعمليات سواء من عمليات تصحيح النظر أو جراحات ازالة المياه البيضاء وزراعة العدسات وحالات القرنية المخروطية من زرع الحلقات وزراعة القرنية وحالات الانفصال الشبكي.
ايضا ينفرد المركز باستقبال مرضى القزحية و الامراض المناعية.
أين يقع مركز الدكتور عمار نصار
يقع مركز الدكتور عمار نصار في موقع مركزي في أرقى أحياء مصر بالمهندسين. العيادة مجهزة بأحدث الأجهزة والمعدات الطبية وأكثرها دقة لإجراء فحص شامل ومنهجي للعين بطريقة مريحة للمريض لتشخيص وتحديد جميع أمراض العيون في بضع دقائق لذلك يعتبره الكثير أفضل مركز لجراحات العيون والليزك.
كما يعمل الفريق الطبي المساعد المكون من موظفي الاستقبال والفنيين والتمريض بشكل احترافي وانسجام لضمان راحة المريض وتقديم أعلى مستوى من الرعاية والاهتمام.
يقدم مجموعة واسعة من خدمات العناية بالعيون بما في ذلك جراحات تصحيح البصر الليزك و PRK ، وفحوصات العين ، واختبار الرؤية للنظارات والعدسات اللاصقة.
كما يقدم أيضًا علاج الجلوكوما وعمليات المياه البيضاء وعمليات الحول وتجميل العيون. ولدى المركز أحدث الأجهزة الطبية لإجراء عمليات تصحيح النظر بتقنية الفيمتوسمايل والليزك والألتراليزك والفيمتوليزك ، وجراحة المياه البيضاء باستخدام غرسات العدسة داخل العين (IOL) وكذلك عدسات (ICL).
يعتبر الدكتور عمار نصار أفضل دكتور عيون فى مصر ورائد طب وجراحات العيون لعام 2023 فهو إستشاري تصحيح الإبصار والمياه البيضاء وزراعة القرنية يتمتع بسمعة ممتازة وخبرة تزيد عن 15 عامًا وهو بلا شك أحسن دكتور عيون يمكنك إئتمانه على صحة عينيك.
احدث الاجهزة العالمية
Praesent sapien massa, convallis a pellentesque nec.
اعلي معايير الجودة
Curabitur non nulla sit amet nisl tempus convallis quis.
طاقم طبي محترف
Curabitur non nulla sit amet nisl tempus convallis quis.
احدث تقنيات دولية
Praesent sapien massa, convallis a pellentesque nec.
خدمات المركز
يعتبر الدكتور عمار نصار هو أفضل دكتور عيون فى مصر ورائد طب وجراحات العيون فهو إستشاري تصحيح الإبصار والمياه البيضاء وزراعة القرنية وعلاج الحول عند الأطفال والكبار والمياه الزرقاء. اختيار الطبيب المناسب للعناية بصحتك أمرًا حاسمًا، خاصةً عندما يتعلق الأمر بصحة عينيك.الدكتور عمار نصار هو بلا شك أحسن دكتور عيون يمكنك إئتمانه على صحة عينيك لأنه يتمتع بسمعة ممتازة وخبرة تزيد عن 15 عامًا في مجال جراحات العيون والليزك وجميع الإجراءات الجراحية التي تتعلق بالعيون.
الدكتور عمار نصار هو اسم معروف على مستوى طب العيون في مصر والوطن العربى، ويعتبر من أبرز الجراحين المتخصصين في تصحيح الإبصار وعمليات المياه البيضاء. لقد أثبت نفسه بأنه محترف في مجاله ويعد دكتور عيون ممتاز وقام بإجراء العديد من العمليات الناجحة التي ساهمت في تحسين رؤية المئات من المرضى. إن خبرته الواسعة والمهارات الفائقة تجعله اختيارًا مثاليًا لأي شخص يبحث عن العناية بصحته البصرية.
أفضل مركز طبى لجراحات العيون والليزك
يقع مركز دكتور عمار نصار للعيون والليزك في منطقة المهندسين في محافظة الجيزة، وهي إحدى أرقى المناطق السكنية في جمهورية مصر العربية. يعتبر هذا الموقع استراتيجيًا ومناسبًا للعديد من المرضى في مصر. إن البيئة الراقية والمريحة في هذه المنطقة تسهم في تقديم تجربة علاجية مميزة للمرضى.
بالإضافة إلى الموقع المميز، يتمتع مركز دكتور عمار نصار بأحدث التقنيات والأجهزة الطبية في مجال جراحات العيون. يعمل الفريق الطبي في المركز بجدية على تطوير مهاراته ومعرفته بأحدث الطرق والتقنيات الطبية في هذا المجال. هذا يعني أن المرضى يمكن أن يثقوا بالتمام والكمال في جودة الخدمة التي سيتلقونها.
ليس فقط الجراحات الرائعة التي يقدمها الدكتور عمار نصار هي ما يميز مركزه الطبي. بل يتميز أيضًا برعاية المرضى والاهتمام بهم قبل وبعد العمليات. يسعى الدكتور وفريقه الطبي إلى تقديم دعم ورعاية شاملة لكل مريض، ويعملون جاهدين على توفير الراحة والأمان للمرضى في جميع مراحل علاجهم.
أهم ما يميز دكتور عمار نصار عن غيره من أطباء العيون
باختصار، يعتبر الدكتور عمار نصار ومركزه الطبي للعيون والليزك من أفضل المراكز الطبية في مصر لجراحات العيون وتصحيح الإبصار. تجمع خبرته الواسعة والتكنولوجيا المتقدمة والرعاية الشاملة للمرضى لضمان أفضل النتائج وأعلى مستوى من الرضا للمرضى. إذا كنت تبحث عن طبيب عيون ممتاز في مصر، فإن الدكتور عمار نصار هو الخيار الذي يمكن الاعتماد عليه بثقة.
مع النجاحات العديدة التي حققها الدكتور عمار نصار في مجال جراحات العيون وتصحيح الإبصار، يجذب مركزه الطبي للعيون والليزك مرضى من مختلف مناطق مصر وحول العالم. يتفهم الدكتور عمار نصار أن العمليات الجراحية على العيون هي قرار حيوي يتطلب انتقاء أفضل الخبراء والمرافق.
في هذا السياق، يقوم الدكتور عمار نصار بالتشاور مع كل مريض لفهم احتياجاتهم الفردية وتقديم الحلاول الصحيحة بناءً على حالتهم الصحية ومتطلباتهم الشخصية. يتمتع بفريق طبي متخصص ومدرب بشكل جيد يعمل بجدية على توفير الرعاية الشخصية والتفهم العميق للمرضى.
أهم ما يميز مركزنا الطبى للعيون والليزك
بالإضافة إلى ذلك، يتميز مركز الدكتور عمار نصار بقاعات العمليات المجهزة بأحدث التقنيات الجراحية والأجهزة الطبية المتطورة. هذا يساعد في تقديم عمليات جراحية دقيقة وفعالة لتصحيح الإبصار وعلاج مشاكل العيون بكفاءة عالية.
لإثبات جدارته في مجال الطب العيوني، حصل الدكتور عمار نصار على العديد من الجوائز والاعترافات من مؤسسات طبية مرموقة. يعكس هذا التقدير والاحترام المستمر اعتراف الزملاء والمرضى بمهاراته ودوره البارز في تحسين صحة وجودة حياة الأفراد من خلال تصحيح الإبصار.
في الختام، يمكن القول بثقة أن الدكتور عمار نصار هو واحد من أفضل أطباء العيون في مصر، ومركزه الطبي للعيون والليزك يُعد واحدًا من أفضل المراكز الطبية في هذا المجال. إذا كنت تبحث عن جراح عيون متميز ومركز طبي يوفر الجودة والمهنية، فإن الدكتور عمار نصار هو الخيار الذي يستحق الاعتبار لضمان الحفاظ على صحة عينيك وتحسين جودة حياتك البصرية.
عملية المياه البيضاء

يقدم دكتور عمار نصار احدث وأدق التقنيات لإزالة المياه البيضاء باستخدام الموجات فوق الصوتية (الفاكو) أو باستخدام الفمتوليزر (الفمتوكتاراكت). مع زرع أجود أنواع العدسات وأعلاها كفاءة كالعدسات أحادية البؤرة اللاكروية لتحسين كفاءة الرؤية الليلية والعدسات الإنكسارية لتصحيح الأستيجماتيزم والعدسات متعددة البؤر يتم الكشف الدقيق على حالة العين وتحديد كمية المياة البيضاء واختيار انسب تقنية مع نوع عدسة للوصول لافضل نتيجة. ولهذه الأسباب يعتبر الدكتور عمار نصار هو أفضل دكتور لإجراء عمليات إزالة المياه البيضاء فى مصر وأفضل دكتور عيون فى مصر.
عملية ازالة المياه البيضاء بالليزر (كتاركت)
تتم عملية المياه البيضاء بالليزر او بالموجات فوق الصوتية ( الفاكو ) بمخدر موضعي في 5 دقائق فقط. وبعد ذلك يتم استبدال العدسة الضبابية في العين بأخرى شفافة تساعد المريض على القدرة على الرؤية بوضوح من جديد .
ما هي المياه البيضاء ( الكتاراكت ) ؟
وهي عتامة عدسة العين البللورية وتؤدي الي رؤية ضبابية وضعف الرؤية وعدم وضوح الكتابة. ثم تنتشر تدريجياً حتى تتسبب فى ضعف الرؤية أو الإحساس بوجود ضباب و تبدأ فى حجب الرؤية فى هذه الحالة يجب إجراء عملية المياه البيضاء بالليزر وإزالة العدسة المعتمة ثم زرع عدسة أخرى بدلاً.
ما هى أسباب المياه البيضاء؟
توجد عدة اسباب للمياه البيضاء و منها:
المياه البيضاء الخلقية وهى ما تحدث منذ الولادة، وقد تكون الكاتاركت الخلقية نتيجة عوامل وراثية أو إصابات فيروسية أثناء فترة الحمل.
والمياه البيضاء المصاحبة لكبر السن (الكتاركت الشيخوخية) وهى تحدث لكبار السن بنسبة كبيرة جدا و تزداد مع مرض السكر.
أيضا المياه البيضاء الناتجة عن تعرض العين لبعض الإشعاعات مثل الآشعة المستخدمة فى علاج الأورام.
المياه البيضاء الناتجة عن بعض أمراض العن مثل الإلتهاب القزحى والإنفصال الشبكى.
هل يمكن علاج المياه البيضاء بالأدوية؟
يشيع لدى البعض أنه يمكن علاج المياه البيضاء – الكتاراكت بواسطة القطرات الدوائية أو تناول بعض العقاقير الطبية. ولكن من المؤسف أن نقول لهؤلاء أنه لا يمكن علاج المياه البيضاء إلا عن طريق سحب المياه البيضاء من العين واستبدال العدسة المتضررة بأخرى سليمة حتى وقتنا الحالي.
ما هى أعراض المياه البيضاء ؟
العرض الرئيسى للكتاراكت هو ضعف الرؤية تدريجيا مع عدم وضوح القراءة و احساس بضبابية فى الرؤية.
ما هى خطوات عملية المياه البيضاء؟
تبدأ العملية باستخدام موجات صوتية ذات ترددات عالية أو موجات فوق صوتية أو موجات ليزر في حالة اختيار الطبيب إجراء عمليات المياه البيضاء بالليزر بشكل خاص. ثم تقوم هذه الموجات بتفتيت الأجزاء الضبابية من عدسة العين و بعد ذلك تُشفط هذه الأجزاء من العدسة فيما يسمى استحلاب عدسة العين و بعد أن يزيل الطبيب العدسة الضبابية يضع مكانها عدسة شفافة مصنوعة من البلاستيك يختارها بشكل خاص لتكون مناسبة لعين المريض. وهذه العدسة الجديدة تُزرع داخل العين ليستطيع المريض أن يرى بشكل واضح بعد ذلك.
متى يجب ازالة المياه البيضاء بالليزر؟
ازالة المياه البيضاء بالليزر عندما تبدأ في إعاقة الرؤية بدرجة تمنع المريض من القيام بالأنشطة المعتادة. وكلما أجريت الجراحة مبكراً كلما كان ذلك أفضل وأكثر أمانا.
ما هى نسبة نجاح عملية المياه البيضاء؟
اثبتت عملية المياه البيضاء نجاح كبير على مدار السنين و هى من اكثر العمليات شيوعا فى العين. وحسب الإحصائيات فإن عملية الكاتاراكت لها أعلى نسبة نجاح بين جميع العمليات التى تجرى فى الجسم البشرى وتصل نسبة نجاحها الى 99%.
هل توجد أخطار من ترك المياه البيضاء بدون عملية ؟
قد يؤدى ترك المياه البيضاء إلى مضاعفات مثل إرتفاع ضغط العين أو تحلل الرباط الدائرى الذى يثبت الكتاركت فى مكانها مما يؤدى إلى سقوطها فى قاع العين. وهذا يحدث لبعض الناس الذين يعانون من الكتاراكت فى عين واحدة ويتأخرون فى إزالتها جراحياً لأنهم يستطيعون الرؤية بالعين الأخرى.
ما هى أنواع إعتام عدسة العين المياه البيضاء؟
الإعتام الخلفي تحت المحفظة الخلفية للعدسة.
والإعتام النووي وسط العدسة وهو الأكثر شيوعًا.
الإعتام القشري ويحدث في الطبقة الخارجية للعدسة.
هل يوجد انواع للعدسات المزروعة فى عملية المياه البيضاء؟
تنقسم العدسات الحديثة التي تزرع بعد عملية إزالة المياه البيضاء إلى ثلاثة أنواع رئيسية حيث اننا نستخدم عدسات أمريكية الصنع وهي
:1- عدسات أحادية البؤرة
ويوجد منها العديد من الأنواع أفضلها على الإطلاق العدسات غير الكروية التي تؤدى إلى تحسين كبير فى وضوح الرؤية الليلية وتباين الألوان وتحسين ثلاثية الأبعاد.
2- العدسات الإنكسارية (Toric IOL)
المصححة للاستجماتيزم وذلك للمرضى الذين يعانون من عدم انتظام سطح القرنية.
3- العدسات متعددة البؤرة (Multifocal IOL)
وهى تتيح للمريض وضوح الرؤية البعيدة والقريبة فى نفس الوقت، وبالتالى لايحتاج المريض إلى نظارة للقراءة بعد العملية. وتعتبر هذه العدسات من أحدث وأفضل العدسات التي شهدت تطورا كبيرا في السنوات الأخيرة.
و نحن فى مركز دكتور عمار نصار نستخدم أامن العدسات من مصادرها الموثوقة لضمان اعلى جودة بعد العملية.
أنواع عملية المياه البيضاء
حددت جمعية البصريات في الولايات المتحدة الأمريكية تصنيفين أساسيين لعملية المياه البيضاء في العين و هي بالشكل الآتي:
·عملية الماء الأبيض من خلال شق صغير (SICS)
النوع الأكثر انتشاراً، حيث يتم فيه إجراء شق بالقرب من قرنية العين و يُدخل مسبار موجات فوق صوتية خلاله لتفتيت الكتاركت و إزالتها، حيث تبقى محفظة العدسة في مكانها و تُزرع العدسة الجديدة فوقها.
·عملية الماء الأبيض خارج الكبسولة (Extracapsular surgery)
اما في هذا النوع يتم إجراء شق جراحي في القرنية تحديداً و يكون أكبر من النوع السابق، فيقوم الطبيب الجراح باستئصال العدس المتضررة كما هي (قطعة واحدة) دون الحاجة لتجزئة الماء الأبيض أو توجيهه إشعاعات الفيمتو ثانية و هنا يكمن الفرق، و تترك أيضاً محفظة العدسة حيث تعمل على دعم و تثبيت العدسة الجديدة.
علاج المياه البيضاء عند الاطفال
باعتبار أن مرحلة الطفولة حساسة للغاية و يكون قلق الآباء حول أطفالهم في أقصى درجاته لذلك من الضروري إجراء فحص العين للطفل فور ولادته كإجراء أولي و خاصة في حال تمت ملاحظة ابيضاض بسيط في حدقة عين المولود للاطمئنان عليه، و يجب إجراء فحوصات دورية للطفل للجوء إلى العلاج فور تشخيص المرض، و تتضمن معظم العلاجات لدى الأطفال إجراءات غير جراحية لتخفيف التأثيرات الجانبية عليه، و يتم اللجوء إلى الجراحة كخيار نهائي في حال تأثرت رؤية الطفل بدرجة شديدة.
طرق علاج المياه البيضاء
تتعدد طرق العلاج وفق 3 إجراءات مختلفة، كل منها يصلح لحالة محددة و لا يمكن تطبيق إجراء علاجي واحد لجميع المرضى و هذه الأنواع تشمل:
·الفاكو / المايكروفاكو
من أحدث التقنيات العلاجية المستخدمة لإزالة المياه البيضاء من العين و هي شائعة بشكل كبير، حيث يتم فيها إحداث ثقب صغير بالقرب من قرنية العين لإدخال أداة طبية فيه تدعى “مسبار جهاز الفاكو” الذي يعمل على بث موجات فوق صوتية في عدسة العين لها دور في تفتيت المياه البيضاء، و بعد ذلك يعمل الطبيب على التخلص من بقايا الكتاركت و تنظيف العدسة و تجهيزها لزرع عدسة أخرى سليمة مطوية خالية من المياه البيضاء.
·تقنية الفيمتو كتاراكت
تدعى أيضاً بـ “ليزر الفيمتو” و هي تقنية فعالة جداً في إزالة الماء الأبيض، و بآلية مشابهة للتقنية السابقة يتم إحداث ثقب بجانب القرنية من خلال أشعة الليزر و من ثم يتم توجيه أشعة الليزر على عدسة العين المصابة بالساد لتفتيت الماء الأبيض عليها، ثم ينظف الطبيب الجراح العدسة تماماً و يخليها من أي بقايا ليثبت العدسة الجديدة بالوضعية المناسبة.
·الجراحة
و هي الطريقة العلاجية البدائية لحالة الماء الأبيض و على الرغم من فعاليتها الكبيرة و اعتمادها لسنوات مديدة إلا أنها لم تعد مرغوبة في الوقت الراهن لأن فترة شفاءها طويلة نوعاً ما، و لم يتم الاستغناء عنها كلياً لأنها وسيلة علاجية مثالية للمرضى الذين تطورت لدديهم المياه البيضاء و تصلبت في النهاية حيث لا تنفع عندها أي من التقنيات الأخرى و تبقى الجراحة التقليدية هي الأنسب، و تلخص خطواتها بقيام الطبيب بعمل شق جراحي يبلغ طوله عدة ميلمترات بجانب قرنية العين، لتخرج منه تجمعات المياه البيضاء بأكملها و بعد تنظيف العدسة يتم زرع العدسة الجديدة و في النهاية يخاط الجرح بخيوط جراحية.
أنواع العدسات التي يمكن زراعتها بعد عملية إزالة المياه البيضاء
يمكن ان تترافق حالة المياه البيضاء مع مشاكل إبصار انكسارية أو مرض اللابؤرية أو تفاصيل كثيرة أخرى، و بما أننا في عيادة الدكتور عمار نصار عندما نجري أي إجراء طبي نرغب بالوصول إلى أفضل جودة رؤية ممكنة، و نسعى لإصلاح جميع مشاكل العين و هذا ما يميزنا فعلاً فإننا نتوجه لاستخدام أنواع مختلفة من العدسات البديل في حالة المياه البيضاء.
فلكل حالة نوع معين يناسبها و لكل مريض خصوصيته و نحن بدورنا لا نقبل إلا بالأفضل له، و من هنا جاءت السمعة الطيبة لمركزنا و أصبح وجهة علاجية يشار إليها من جميع المرضى الذين عولجوا فيه، لنتعرف على أنواع هذه العدسات بالتفصيل..
-عدسات (Hydrophobic IOL)
النوع المثالي لعلاج الكتراكت النموذجي، فقد تمت صناعتها من مواد و تراكيب تحاكي العدسة الطبيعية في جسم الإنسان و قد صممت بطريقة تجعلها محافظة على جودتها لسنوات مديدة، و تنخفض في هذا النوع نسب الإصابة بالتليفات و الضبابية و العتامة الشائعة عند زراعة عدسة بديلة في العين.
يمتاز هذا النوع بثباتيته العالية و بعدم الحاجة إلى الاهتمام الدوري بعد العملية، كما هو الحال في معظم الأوقات حيث يتم تنظيف العدسة بتقنية ليزر الياج لإزالة الشوائب منها.
-العدسات أحادية البؤرة (Monofocal IOL)
يقتصر أداء هذه العدسات على وظيفة واحدة و هي علاج طول النظر و بمعنى آخر يستغني المريض عن نظارات المسافات الطويلة، لكن هذا لا يغنيه عن وضع النظارات عند القراءة أو مشاهدة أشياء قريبة.
العدسات غير الكروية (Aspheric IOL)
و هي أحد أنواع العدسات أحادية البؤرية تم إدراجها حديثاً تعمل على علاج حالة المياه البيضاء و لها أهمية كبيرة فيما يتعلق بتحسين تباين الألوان و القدرة على تمييزها بصورتها الطبيعية مجدداً بالإضافة إلى دورها في رفع القدرة على الرؤية الليلية و تمكين المريض من القيادة مساءاً بسهولة.
-العدسات متعددة البؤرة (Multifocal IOL)
تتميز العدسات متعددة البؤر عن العدسات أحادية البؤرة بقدرتها على علاج مشاكل الرؤية بشكل أشمل، فهي تمكن المريض من الاستغناء عن كاف أنواع النظارات الطبية، و من أهم الأمور الذي يجب التنويه إليها عند زرع هذا النوع من العدسات هو أنها تحتاج إلى وقت أكبر من غيرها حتى تتوافق مع الجهاز العصبي و يتأقلم الدماغ عليها.
مميزات العدسات متعددة البؤر لعلاج المياه البيضاء
يأتي اعتماد أطباء العيون بشكل كبيرة على العدسات متعددة البؤر لعلاج المياه البيضاء لكثرة مميزاتها التي تجعل منها أفضل خيار علاجي ومن هذه المميزات:
- احتوائها على نقطة محورية إضافية لنقطتي الرؤية البعيدة و القريبة من أجل تعزيز الرؤية المتوسطة.
- لها القدرة على تصحيح الاستجماتيزم.
- تعمل على علاج طول النظر و قصر النظر.
- تساعد على استعادة القدرة على أداء كافة الأنشطة اليومية مثل: القراءة، مشاهدة التلفاز، العمل على الكمبيوتر والكتابة و غيرها..
المرضى الذين تناسبهم العدسات متعددة البؤر
هناك مجموعة من المرضى يتم اختيار العدسات متعددة البؤر لعلاج الساد لديهم بشكل حصري، وهم:
- المرضى الذين تتجاوز أعمارهم 55 عاماً.
- من لا يستطيعون ممارسة نشاطاتهم الروتينية دون وضع النظارات الطبية.
- مرضى اللابؤرية / الاستجماتيزم.
- الذين يعانون من أمراض العين التي يرتبط ظهورها بالعمر، مثل إعتام عدسة العين الشيخوخي.
- المرضى المصابين بمشاكل الإبصار الانكسارية مثل: طول النظر و قصر النظر.
-العدسات المعالجة للاستجماتيزم (Toric IOL)
اشتقاقاً من تسميتها فهذه العدسات تساعد على إصلاح مشكلة الاستجماتيزم / اللابؤرية إلى جانب قدرتها على علاج حالة المياه البيضاء، و بذلك فهي تغني المريض عن إجراء عملية لاحقة لعملية الساد من اجل علاج الاستجماتيزم و تسوية سطح القرنية الذي تضرر عند إجراء زراعة العدسة.
الفرق بين العدسات المتعددة البؤر والعدسات الأخرى
تكمن الفروق الجذرية بين هذه العدسات من حيث تصحيح مسافات الإبصار، فبينما تركز العدسات أحادية البؤرة على المسافة البعيدة فقط و يصبح المريض بعد زراعتها بحاجة إلى وضع نظارات طبية عند القراءة أو الكتابة، تعمل العدسات ثنائية البؤرة على التركيز على المسافات القريبة و البعيدة معاً، و في المقابل تستخدم العدسات متعددة البؤر لتصحيح 3 أبعاد معاً حيث تجمع الأشعة الضوئية الواردة من المسافات القريبة و المتوسطة و البعيدة أيضاً لذلك فهي الأفضل بالتأكيد.
ما هى التعليمات بعد عملية المياه البيضاء؟
- تبدأ القطرات بعد العملية بخمس ساعات.
- الصلاة دون سجود او ركوع (عدم الانحناء).
- عدم دخول الماء و الصابون داخل العين.
- وعدم التواجد بمكان فيه اتربة.
- عدم حمل اشياء ثقيلة.
- النوم على الجانب الاخر من العملية او على الضهر.
- التأكد من النظافة التامة عند وضع القطرات.
- يجب الحضور فى مواعيد المتابعة التى يحددها لك الدكتور.
أين يمكن إجراء عملية المياه البيضاء بالليزر ؟ افضل دكتور مياه بيضاء في مصر؟
فى مركز الدكتور عمار نصار أفضل دكتور عيون فى مصر يتم إجراء عملية المياه البيضاء بالليزر بأجود أنواع العدسات في 5 دقائق تحت مخدر موضعي.
وقد قام د.عمار نصار بإجراء الآلاف من عمليات المياه البيضاء الناجحة على مدار السنوات الماضية، ولذلك يعده الكثير من الناس واحدًا من أفضل وأمهر جراحي العيون في مصر بل أفضل دكتور عيون فى مصر.
بالإضافة أن له العديد من الأبحاث العملية والمحاضرات المنشورة في مجال جراحة المياه البيضاء .
ما هي عمليات تصحيح الابصار بالليزر؟

عمليات تصحيح الابصار بالليزر
أنواع الأخطاء الانكسارية التي تُصحح بالليزر
يوجد 4 أنواع رئيسية من الأخطاء الانكسارية التي تعيق الرؤية وتحتاج إلى عملية تصحيح الإبصار بالليزر للتخلص منها وهي:
طول النظر
حيث تتجمع الاشعة الضوئية خلف الشبكية، و بالتالي لا يمكن لمريض طول النظر رؤية الأشياء القريبة منه.
قصر النظر
في هذه الحالة تتجمع بؤرة الضوء بأكملها في المنطقة السابقة لشبكية العين ضمن الجزء الخلفي من حجرة العين. وتصعب على المريض هنا مشاهدة الأشياء البعيدة.
ضعف النظر الشيخوخي
تحدث عند التقدم في السن حيث تفقد العين قدرتها على التمييز بين الأبعاد ولا تفرق بين القريب و البعيد. وتبدأ الإصابة بهذه الحالة من سن الأربعين فأكثر.
اللابؤرية (الاستجماتيزم)
من أشيع الأمراض العينية التي يحدث فيها تطاول لقرنية العين التي يفترض أن تكون كروية دائرية بالحالة الطبيعية. وتؤدي إلى ازدواجية الرؤية و انحرافها و تشوه الصور.
أنواع عمليات تصحيح الإبصار
تتنوع عمليات تصحيح الإبصار بشكل كبير، فمنها القديم و منها الحديث و منها ما يعتمد على المعدات الطبية الحديثة و التقنيات المتطورة و منها البدائية. إلا أنها جميعها تشترك بعامل واحد و هو الوصول إلى أفضل جودة إبصار ممكنة. و فيما يلي نستعرض معكم أبرز أنواع عمليات تصحيح الإبصار بشكل مفيد و مختصر:
تصحيح الإبصار بالليزر
يتم فيها الاعتماد على أشعة الليزر في تغيير شكل القرنية نحو الأفضل. حيث يلي تغير شكل القرنية توجه الضوء بشكل أفضل وتوضعه على شبكية العين بالطريقة الصحيحة وبالتالي تحسين الرؤية بشكل جذري. أما عند الدخول إلى تفاصيل هذا الإجراء فيقوم فيه جراح العيون المختص بعمل طيّة في العين يتم رفعها لعدة دقائق ريثما تدخل أشعة الليزر وتعيد تشكيل القرنية. ثم يتم إسدال الطيّة و إعادة العين إلى ما كانت عليه.
تنفع هذه الطريقة في حالات قصر النظر، طول النظر و الاستجماتيزم.
تصحيح الإبصار بالليزر السطحي PRK
في هذا النوع من العمليات يتم استئصال الطبقة السطحية التي تتضمن الخلايا الظهارية للقرنية. ويجري إعادة تشكيلها بواسطة أشعةة الليزر. ويطلق عليها أيضاً اسم ” استئصال القرنية الانكساري الضوئي”.
يناسب الليزر السطحي حالات قصر النظر و طول النظر دون 4 درجات و ضعف سماكة القرنية أيضاً.

تصحيح الإبصار بـ Epilasik
تتشابه هذه العملية بشكل كبير مع العملية السابقة. وتتماثل في خطواتها لكن الاختلاف الوحيد بينهما هو الآلية. فبينما يتم إزالة الطبقة الظهارية القرنية بأكملها في عملية تصحيح النظر بالليزر السطحي يتم في الإيبلي ليزك حفظ الطبقة الطلائية من الخلايا السطحية الظهارية للقرنية في البداية ثم يعاد وضعها في مكانها مجدداً بعد تصحيحها و توجيه الليزر و تعديلها به.
تصحيح الإبصار بالفيمتو سمايل
يتم فيها تسليط شعاع الفيمتو ليزر باتجاه النسج الوسطى من القرنية. ويتم كذلك فصل طبقة رقيقة للغاية من طبقات القرنية دون أن تتأثر الطبقة السطحية الخارجية و يكون فيها الشق الجراحي أصغر بكثير من الشق المتبع في عمليات الليزك.
غالباً ما يخضع لهذا النوع من العمليات مرضى قصر النظر.
زراعة القرنية التوصيلي CK
إجراء طبي يعتمد على الحرارة يتم فيه شد القرنية و ضبط تشكيلها و هي من الطرق الفعالة ذات النتائج المبهرة.
أما عن الحالات الأكثر استجابة لزراعة القرنية التوصيلي فهي الحالات البسيطة إلى المتوسطة من طول النظر. بالإضافة إلى مشاكل الرؤية عند كبار السن و الأشخاص الذين تجاوزوا الأربعين عام.
زراعة العدسة داخل العين IOLs
يتم إحضار عدسة سليمة و توضع أمام عدسة العين المتضررة. ويناسب هذا الإجراء الأشخاص الذين يعانون من مشاكل رؤية شديدة للغاية.
تناسب العدسة البديلة الحالات المرضية للعين التي لا تصحح بالليزر العادي و لا بالليزر السطحي كذلك.

استبدال العدسة الانكسارية RLE
يتم استخدام عدسات صنعية عالية الجودة بدلاً من عدسة العين الأصلية. ويكمن الاختلاف بين هذه الطريقة وسابقتها أن زراعة عدسة العين يتم فيها وضع العدسة الجديدة مع الاحتفاظ بالعدسة الاصلية. أما في حالة استبدال العدسة الانكسارية يتم إزالة العدسة الأصلية بشكل نهائي و توضع مكانها العدسة الجديدة.
تنفع هذه العملية المرضى الذين يعانون من طول النظر و لا تستجيب حالتهم لأي من أنواع الليزك السطحي او العادي.
زراعة العدسات لعلاج عيوب الإبصار
عملية زراعة العدسات لعلاج عيوب الإبصار
تعرف عملية زراعة العدسات لتصحيح مشاكل الإبصار بأنها عملية سهلة و بسيطة يمكن خلالها علاج كل من قصر النظر وطول النظر والاستجماتيزم و غيرها بواسطة عدسات صناعية لاصقة. وهي الخيار البديل الأنسب للمرضى الذين لا تناسبهم تقنية الليزك. وتُزرع العدسة تحديداً وراء القزحية مباشرةً أو بين قرنية العين و القزحية. وتلعب دور رئيسي في تركيز أشعة الضوء على الشبكية بشكل صحيح لتحسين جودة الرؤية قدر الإمكان.
و هناك نوعين لهذه العملية كما سنوضح بالشكل التالي:
1.زراعة عدسة جديدة فوق عدسة العين ICL
في هذه الحالة تكون العدسات المزروعة لينة قابلة للطي بسهولة ويتم خلالها تعزيز الرؤية وتحسين جودة الإبصار بينما يتم الاعتماد على العدسة الأصلية للقراءة. وعند وضعها لا يمكن إزالتها من العين، وهي تناسب مرضى قصر النظر تحديداً، ونذكر منها نوعان:
– عدسة أمامية مثبتة في القزحية
– عدسة خلفية لاصقة
2.إزالة عدسة العين الأصلية و وضع عدسة جديدة
أما في هذه الحالة يتم استبدال عدسة العين البلورية وزرع عدسة جديدة. يمكن القول بأن هذه العملية شبيهة بعملية المياه البيضاء إلى حد ما. ويناسب هذا النوع مرضى طول النظر و الأشخاص الذين شُخصوا بترقق القرنية بحيث لا تنفع لعلاجهم أي من تقنيات الليزك الشائعة. وتُعرف العدسات المستخدمة في هذا النوع بعدسات “Multi vocal” أو “tray vocal” وهي تتيح إمكانية الرؤية للأشياء القريبة و البعيدة بوضوح تام. وتقسم إلى ثلاثة أنواع و هي:
- العدسات أحادية البؤرة.
- والعدسات الانكسارية “TORIC IOL”
- العدسات متعددة البؤر “MULTI FOCAL IOL”.
خطوات عملية زراعة العدسات لعلاج عيوب الإبصار
لا تتعدى المدة الزمنية لإجراء عملية زرع العدسات سوى عدة دقائق فهي من أسرع عمليات العين في الواقع. وتندرج خطوات هذه العملية البسيطة وفق ما يلي:
- يتم تخدير العين بشكل موضعي بواسطة القطرات العينية المخدرة.
- ثم يتم إجراء شق جراحي دقيق جداً و صغير لدرجة أنه لا يُرى بالعين المجردة، و ذلك باستخدام الميكروسكوب الجراحي.
- تُحضر العدسة الجديدة العقيمة و يقوم الطبيب الجراح بطيها بسهولة لأنها مرنة جداً و يُدخلها من الشق الجراحي.
- تستغرق مرحلة إدخال العدسة إلى العين بضع ثوانٍ لا أكثر.
- بشكل تلقائي تنفرد العدسة التي كانت مطوية وتتموضع في مكانها الصحيح بين القزحية والعدسة البلورية. وتعمل على تصحيح عيوب الإبصار بكل سهولة.
أنواع العدسات المستخدمة لتصحيح عيوب الإبصار
تتنوع العدسات المزروعة في العين فلكل مريض ما يناسبه ولكل حالة هناك خيار مفضل من قبل الطبيب. ونذكر من أبرز هذه الأنواع:
- عدسات أمام القزحية: تتم زراعتها في حجرة العين الامامية.
- عدسات خلف القزحية / أمام عدسة العين: تتم زراعتها في حجرة العين الخلفية
الحالات التي تستدعي إجراء عملية زراعة العدسات
كما ذكرنا مسبقاً فإن هذه العملية تناسب المرضى الذين لا تصلح معهم تقنية الليزك المستخدمة في علاج مشاكل الإبصار. ولذلك هناك مرضى مرشحون لزراعة العدسات أكثر من غيرهم و هم:
- مرضى طول النظر الشديد (الذي تجاوز 5 درجات).
- مرضى قصر النظر الشديد ( أكر من -8 درجات).
- الأشخاص الذين يعانون من ضعف في سماكة القرنية بالإضافة إلى مشكلة قصر لنظر. وذلك لأنهم مؤهبون بشكل كبير لحدوث تغيرات متسارعة في سطح القرنية إما تحدب أو تقعر.
- المرضى المصابون بالقرنية المخروطية.
- مرضى المياه البيضاء حيث يتوجب استبدال العدسة كلياً بعدسة جديدة.
ما هي عدسات التراي فوكال التي تتم زراعتها في العين؟
من أشهر أنواع العدسات المزروعة في العين و التي تعالج معظم عيوب الإبصار. تُعرف في قاموس طب العيون بـ العدسات ثلاثية البؤرة وهي عدسات تحاكي العدسة البلورية البشرية إلى حد كبير. ومن خلالها يمكن تصحيح ثلاثة مشاكل إبصار شائعة بشكل كبير تتدرج بدءاً من مشاكل الإبصار القريبة مروراً بالمتوسطة و انتهاءً بالبعيدة.
تناسب العدسات ثلاثية البؤرة المرضى فوق سن الـ 40. على عكس الكثير من العدسات الطبية الأخرى التي تناسب الأشخاص في سن أصغر.
أهم ما تتميز به هذه العدسات إلى جانب أنها تناسب كبار السن هو إمكانية استبدال عدسة العين الطبيعية بها. وبالتالي لا يستشعر المريض بوجود أي شيء. بالإضافة إلى ذلك فبعد وضع هذه العدسة سيتم الاستغناء بشكل نهائي عن عدسات العين الطبية اللاصقة و النظارات الطبية.
مميزات زراعة العدسات لعلاج عيوب الإبصار
لابد أنك تتساءل عن إيجابيات عملية زرع العدسات ومزاياها التي جعلت هذا العدد الهائل من المرضى يلجؤون إليها باطمئنان وأمان. ولذلك إليك أهم مميزات هذه العملية والدوافع التي جعلت أطباء العيون يفضلونها دوناً عن العمليات الأخرى:
المميزات
- إن هذه العدسات دقيقة جداً وغير مرئية وخفيفة الوزن جداً لذلك لن يشعر المريض بوجود أي شيء في عينيه. ولن تسبب له أي إزعاجات.
- تتميز العدسات بشفافية عالية للغاية تسمح بمرور الضوء عبرها و لا يمكن ملاحظتها عند النظر إلى العين مطلقاً.
- تمتلك قدرة تصحيح إبصار عالية جداً، تجعلها قادرة على تصحيح الأخطاء الانكسارية في الحالات الشديدة و المتقدمة. وهنا نتكلم عن قدرة تصحيح تصل إلى حدود +20 إلى -20.
- تم تصميم هذه العدسات لتبقى في العين سنوات مديدة، و بمعنى آخر طيلة فترة حياة الإنسان لذلك لا يمكن أن تتعرض للجفاف أو تتشقق أو تتسخ بل تصبح جزء من العين لا يمكن الاستغناء عنه.
وأيضا
- ثابتة لا تتحرك مهما حصل، وهذا الأمر يقلق الكثير من المرضى الذين يخشون انزياح العدسة أو خروجها من العين.
- لا تحتاج إلى استبدال باستمرار كما في العدسات التقليدية.
- أما فيما يتعلق بعملية زراعة العدسات فهي تتميز بمدتها القصيرة جداً وعدم تسببها بأي آلام او نزوفات عينية.
تعتبر حالة القرنية المخروطية من الحالات المرضية التي تصيب العين بشكل واسع الانتشار. ويبحث المرضى دائماً عن أفضل دكتور قرنية في مصر أو في مكان آخر لعلاج هذه الحالة والوقاية من مضاعفاتها. فإذا كنت واحداً من هؤلاء المرضى أو كان احد أقربائك مصاب بالقرنية المخروطية و تجري بحث عن أفضل الأطباء المختصين في هذا المجال فانت في المكان الصحيح. حيث سنطلعكم في هذا المقال على أفضل دكتور قرنية في مصر والشرق الأوسط عموماً. إلى جانب الحديث عن أبرز المعلومات المتعلقة بحالة القرنية المخروطية من حيث الأسباب و الأعراض وطرق العلاج ولم ننسى الإجابة على أكثر الأسئلة شيوعاً حول هذا الموضوع..
متابعةٌ ممتعة نتمناها لكم من مركز الدكتور عمار نصار..

أفضل دكتور عيون فى مصر لعلاج القرنية المخروطية
تعرف على أفضل دكتور قرنية في مصر
كيف يمكن أن نقول عن طبيب عيون أنه الأفضل دون غيره و ما هي المقومات التي تجعله هكذا وكيف نحكم على الطبيب خاصة مع كثرة الخيارات و وجود عشرات الأطباء في المنطقة الواحدة. جميع هذه الأفكار تشوش ذهن المريض الذي يخشى إصابة عينيه بأي أذى أو وقوع أي خطأ صغير ينتهي بفقدان النظر..
في الواقع لكل مريض الحق في ذلك لكن عند الحديث عن أفضل دكتور عيون نحن لا نكتفي بالعمل الجراحي أو بتطبيق الإجراء العلاجي بصورة سليمة. بل نركّز على:
- التشخيص الصائب.
- المناقشة و التعامل الأفضل.
- احترام المريض و الاستماع إلى مخاوفه.
- إجراء العمل الجراحي بإتقان و حرفية عالية.
- متابعة المريض بعد إجراء العملية.
- الاطمئنان على حالة المريض و الوصول إلى النتائج المرجوة.
و جميع هذه المقومات تجتمع في مركز الدكتور عمار نصار الذي صنف ضمن قائمة أفضل دكتور عيون في جمهورية مصر العربية. لنتعرف على بعض المعلومات حول القرنية المخروطية ثم لننتقل إلى الحديث عن الدرجة العلمية والمناصب الوظيفية الرفيعة التي شغلها الدكتور عمار نصار.
ما هي حالة القرنية المخروطية ؟
قبل الحديث عن حالة القرنية المخروطية، ما هي قرنية العين؟
القرنية عبارة عن طبقة رقيقة جداً ذات شفافية عالية تتوضع في مقدمة العين وتتيح رؤية القزحية والحدقة. تعمل قرنية العين على تركيز الأشعة الضوئية على الشبكية الواقعة في الجزء الخلفي للعين. وبعد ذلك تنتقل الصورة على هيئة إشارات عصبية إلى مركز الرؤية الدماغي وتحدث عملية الإبصار خلالها. و لا يتعدى وقت حدوث العملية كاملة برمتها سوى أجزاء صغيرة جداً من الثانية..
لكن في حالة القرنية المخروطية يتبدل المظهر الكروي للعين وتتغير الحالة السوية حيث يترقق مركز القرنية وتنخفض ثخانته وتتحجب القرنية بأكملها نحو الخارج. الأمر الذي يجعلها تبدو مخروطية الشكل و من هنا جاءت تسمية القرنية المخروطية.
أعراض القرنية المخروطية
تتغير الأعراض بالاعتماد على شدة الإصابة و تطور الحالة المرضية، و تظهر كما يلي:
- تشوش الرؤية و عدم وضوحها.
- عدم وضوح أي من الأجسام القريبة و البعيدة.
- صعوبة القيادة الليلية.
- الحساسية الضوئية و الانزعاج من الوهج.
- ضرورة تبديل النظارات الطبية باستمرار لتغير قياساتها.
- الصداع المزمن الناتج عن إجهاد العين بشكل متكرر.
مضاعفات عدم علاج القرنية المخروطية
في حالة إهمال المريض لحالته و عدم إجراء التدخل الطبي في الوقت المناسب تحدث مجموعة من المضاعفات الغير مرغوبة نذكر منها:
- انتفاخ القرنية بوتيرة سريعة و بالتالي انخفاض جودة الرؤية بشكل كبير و مفاجئ.
- انهيار بطانة القرنية الداخلية.
- ظهور عتامة و سحابات غائمة تؤثر على الرؤية بشكل دائم.
- تندب القرنية و هي إحدى أشد المضاعفات التي قد تحتاج إلى زراعة قرنية بصورة عاجلة.
الحالات التي تستدعي زراعة القرنية
هناك حالات مرضية و أوضاع استثنائية تستدعي القيام بعملية زراعة القرنية بأسرع وقت ممكن. ومن ضمن هذه الحالات التي يحال فيها المريض إلى الإجراء العلاجي الفوري نذكر:
- وجود تندبات او تقرحات في قرنية العين ناتجة عن الإصابات الشديدة أو العدوى العينية.
- انتفاخ القرنية كما يحدث في حالات القرنية المخروطية غير المعالجة.
- العمليات الجراحية العينية الناكسةز
- الإصابة بأمراض العين الوراثية كما في داء “ضمور فوكس”.
كيفية علاج القرنية المخروطية
يسعى الدكتور عمار نصار في حالات مرضى القرنية المخروطية إلى إيقاف تطور الحالة المرضية لتجنب وقوع المضاعفات. بالإضافة على الوصول إلى أفضل حل علاجي لتحسين جودة الإبصار. ويتم ذلك عن طريق:
·النظارات الطبية / العدسات اللاصقة الطبية
يتم اللجوء إليها في حالات القرنية المخروطية الخفيفة ومتوسطة الشدة. ويتم خلالها تحسين جودة الرؤية بشكل كبير.
·زراعة الحلقات أو الدعامات
الحل الأفضل في الحالات المتوسطة. حيث تعمل على تصحيح الشكل الطبوغرافي للقرنية وتخفف من التعرجات على سطحها.
·عملية تثبيت القرنية
من أفضل التدخلات العلاجية عند اكتشاف الإصابة بالقرنية المخروطية بصورة مبكرة. يتم فيها استخدام الأشعة فوق البنفسجية مع مادة الريبوفلافين على قرنية العين. وبالتالي تعزيز الروابط الكولاجينية وزيادة أعدادها وهذا يؤدي بشكل مباشر إلى تثبيت القرنية والحد من تطور المرض.
·تصحيح القرنية بالليزر السطحي
لا يمكن تعميم هذا الإجراء على جميع حالات القرنية المخروطية لأنه مخصص لحالات معينة حيث تكون فيها سماكة القرنية تسمح باستخدام ليزر الإكسيمر بجرعات منخفضة. لتصحيح تعرج القرنية و معالجة التشوهات الناتجة عن إصابة القرنية و تثبيت الإجراء بالأشعة فوق البنفسجية. و يشترط في هذا الإجراء أن يكون الطبيب المختص محترف ومتمرس بدرجة عالية.
·زراعة القرنية
و هو حل علاجي مفضل لدى الكثير من أطباء العيون و خاصةً عند تدهور حالة القرنية المخروطية. حيث لا تنفع بقية الطرق العلاجية بتصيح الرؤية وتبقى زراعة العدسات الجزئية أو الكلية هي الأنسب.
أنواع عملية زراعة القرنية
لكل مريض حالة مختلفة عن الآخر ولذلك لا يمكن توحيد العملية المعالجة للقرنية المخروطية وتطبيقها على جميع المرضى. ومن بين العمليات المتبعة لعلاج هذه الحالة نذكر:
1.عملية زراعة القرنية الكلية
يطلق عليها الاختصار الطبي (PKP) و يتم اللجوء على هذه العملية عندما تتطلب حالة المريض استبدال كافة طبقات القرنية لان الضرر قد لحق بها أو أصيبت بتندبات و تقرحات حادة نتيجة إصابة خارجية. يتم في هذه العملية استبدال العدسة كاملةً و تخاط العدسة الجديدة بغرزات جراحية دقيقة لذلك يتطلب الشفاء عدة أشهر.
2.عملية زراعة القرنية البطانية
في حين أن زراعة القرنية الكلية تحتاج استبدال جميع طبقات القرنية بينما في حالة زراعة القرنية البطانية تُستبدل الطبقات الخلفية فقط أي العميقة. و هي مناسبة لمرضى ضمور فوكس ولها نوعين أساسيين كالآتي:
· عملية زراعة القرنية البطانية لغشاء ديسمت
حيث يتم زراعة كل من غشاء ديسمت وغشاء بطانة القرنية دون الاعتماد على السدى. وفي هذه الحالة يكون نسيج المريض هش ورقيق للغاية. لذلك إجراء هذا النوع من العمليات يحتاج إلى يد جراح خبير. ويجب التنويه إلى أن الشفاء في هذه الحالة سريع و التحسن جيد جداً بعدها.
·عملية ترقيع القرنية البطاني التجريدي
من العمليات المنتشرة على نطاق واسع، إذ يتم فيا استئصال الغشاء المبطن للقرنية بثخانة خلوية مفردة بالإضافة إلى غشاء ديسمت الواقع فوقها، و يتم استبدالهما بغشاء بطاني و غشاء ديسمت جديدين، و هنا يتم الاعتماد على غشاء السدى الواقع في الطبقة الوسطى من القرنية لكي يسهل التعامل مع الأنسجة الجديدة.
3.عملية زراعة القرنية الأمامية العميقة
تستهدف هذه العملية طبقات القرنية الخارجية و الوسطى حيث يتم إزالتهما و استبدالهما بطبقات جديدة مأخوذة من متبرع متوفى حديثاً شرط سلامتهما، و ذلك من خلال ضخ تيار هوائي مدروس الشدة يساعد في فصل الطبقات للتحكم فيها، و من مساوئ هذه العملية أنها قابلة للنكس لذلك قد يحتاج المريض بعدها زراعة قرنية كلية مجدداً.
4.عملية زراعة القرنية بالخلايا الجذعية
هناك دراسات و أبحاث علمية كثيرة في هذا السياق تم إجراؤها في مراكز أبحاث عالية المستوى في الولايات المتحدة الأمريكية لكنها لم تثبت حتى اللحظة إمكانية استخدام الخلايا الجذعية لاستحداث قرنية سليمة تتم زراعتها عوضاً عن القرنية المتأذية.
الإجراءات الضرورية قبل عملية زراعة القرنية
ينبغي على المريض الالتزام ببعض الأمور و التوجيهات التي يمليها عليه الطبيب المشرف و ذلك للحصول على أفضل النتائج الممكنة من عملية زراعة القرنية، و من ضمن هذه النصائح:
- تحديد موعد العملية مع الدكتور عمار و زيارته قبل العملية ضمن موعد محدد مسبقاً من أجل إجراء فحص شامل و سريع للعين.
- إجراء بعض التحاليل المخبرية للاطمئنان على صحة المريض أثناء و بعد العملية مثل: زمن النزف و سرعة التخثر و غيرها..
- إيقاف بعض أنواع الأدوية المزمنة وفق نصيحة الطبيب، مثل مضادات التخثر و مضادات التكدس الصفيحي كالأسبرين و الكلوبيدوغريل و غيره..
- قد يصف الطبيب بعض أنواع القطرات الطبية العينية مثل القطرات الحاوية على الصادات الحيوية التي تقي من الإصابة بالعدوى البكتيرية أثناء العملية في هذه الحالة على المريض الالتزام بوضع هذه القطرات في الوقت المحدد تماماً.
زراعة القرنية

أفضل دكتور عيون فى مصر لزراعة القرنية
وهو حل علاجي مفضل لدى الكثير من أطباء العيون و خاصةً عند تدهور حالة القرنية المخروطية. حيث لا تنفع بقية الطرق العلاجية بتصيح الرؤية وتبقى زراعة العدسات الجزئية أو الكلية هي الأنسب.
أنواع عملية زراعة القرنية
لكل مريض حالة مختلفة عن الآخر ولذلك لا يمكن توحيد العملية المعالجة للقرنية المخروطية وتطبيقها على جميع المرضى. ومن بين العمليات المتبعة لعلاج هذه الحالة نذكر:
1.عملية زراعة القرنية الكلية
يطلق عليها الاختصار الطبي (PKP) ويتم اللجوء على هذه العملية عندما تتطلب حالة المريض استبدال كافة طبقات القرنية لان الضرر قد لحق بها أو أصيبت بتندبات و تقرحات حادة نتيجة إصابة خارجية. يتم في هذه العملية استبدال العدسة كاملةً وتخاط العدسة الجديدة بغرزات جراحية دقيقة لذلك يتطلب الشفاء عدة أشهر.
2.عملية زراعة القرنية البطانية
في حين أن زراعة القرنية الكلية تحتاج استبدال جميع طبقات القرنية بينما في حالة زراعة القرنية البطانية تُستبدل الطبقات الخلفية فقط أي العميقة. و هي مناسبة لمرضى ضمور فوكس ولها نوعين أساسيين كالآتي:
· عملية زراعة القرنية البطانية لغشاء ديسمت
حيث يتم زراعة كل من غشاء ديسمت وغشاء بطانة القرنية دون الاعتماد على السدى. و في هذه الحالة يكون نسيج المريض هش ورقيق للغاية. لذلك إجراء هذا النوع من العمليات يحتاج إلى يد جراح خبير. ويجب التنويه إلى أن الشفاء في هذه الحالة سريع والتحسن جيد جداً بعدها.
·عملية ترقيع القرنية البطاني التجريدي
من العمليات المنتشرة على نطاق واسع. إذ يتم فيا استئصال الغشاء المبطن للقرنية بثخانة خلوية مفردة بالإضافة إلى غشاء ديسمت الواقع فوقها. و يتم استبدالهما بغشاء بطاني وغشاء ديسمت جديدين. و هنا يتم الاعتماد على غشاء السدى الواقع في الطبقة الوسطى من القرنية لكي يسهل التعامل مع الأنسجة الجديدة.
3.عملية زراعة القرنية الأمامية العميقة
تستهدف هذه العملية طبقات القرنية الخارجية والوسطى حيث يتم إزالتهما واستبدالهما بطبقات جديدة مأخوذة من متبرع متوفى حديثاً شرط سلامتهما، و ذلك من خلال ضخ تيار هوائي مدروس الشدة يساعد في فصل الطبقات للتحكم فيها. و من مساوئ هذه العملية أنها قابلة للنكس لذلك قد يحتاج المريض بعدها زراعة قرنية كلية مجدداً.
4.عملية زراعة القرنية بالخلايا الجذعية
هناك دراسات و أبحاث علمية كثيرة في هذا السياق تم إجراؤها في مراكز أبحاث عالية المستوى في الولايات المتحدة الأمريكية لكنها لم تثبت حتى اللحظة إمكانية استخدام الخلايا الجذعية لاستحداث قرنية سليمة تتم زراعتها عوضاً عن القرنية المتأذية.
الإجراءات الضرورية قبل عملية زراعة القرنية
ينبغي على المريض الالتزام ببعض الأمور و التوجيهات التي يمليها عليه الطبيب المشرف و ذلك للحصول على أفضل النتائج الممكنة من عملية زراعة القرنية، و من ضمن هذه النصائح:
- تحديد موعد العملية مع الدكتور عمار و زيارته قبل العملية ضمن موعد محدد مسبقاً من أجل إجراء فحص شامل و سريع للعين.
- إجراء بعض التحاليل المخبرية للاطمئنان على صحة المريض أثناء و بعد العملية مثل: زمن النزف و سرعة التخثر و غيرها..
- إيقاف بعض أنواع الأدوية المزمنة وفق نصيحة الطبيب، مثل مضادات التخثر و مضادات التكدس الصفيحي كالأسبرين و الكلوبيدوغريل و غيره..
- قد يصف الطبيب بعض أنواع القطرات الطبية العينية مثل القطرات الحاوية على الصادات الحيوية التي تقي من الإصابة بالعدوى البكتيرية أثناء العملية في هذه الحالة على المريض الالتزام بوضع هذه القطرات في الوقت المحدد تماماً.
أهم النصائح بعد إجراء عملية زراعة القرنية
المرحلة التالية لعملية زراعة القرنية مرحلة حساسة تحتاج إلى اهتمام مضاعف من قبل المريض و إشراف مركز من قبل الطبيب و ذلك لمنع حدوث التنكسات او التعرض للآثار الجانبية و المضاعفات التي يُخشى حدوثها، و من ضمن النصائح الهامة التي ينبغي على المريض التقيد بها:
- وضع قطرات العين التي وصفها الطبيب بصورة منتظمة و هي تساعد في خفض احتمالية الرفض المناعي بشكل كبير أو تقي من الإصابة بالعدوى الجرثومية.
- ارتداء القناع الواقي للعين في الأيام القليلة الأولى بعد إجراء العملية لحماية العينين من العوامل الخارجية.
- عدم القيام بالتمارين الرياضية العنيفة و تجنب القيام بحركات قياسية لإبقاء القرنية المزروعة في مكانها السليم.
- عدم الضغط على العينين أو حكهما.
المضاعفات التالية لإجراء العملية
مع أنها من أكثر عمليات العين نجاحاً و أعلاها اماناً لكن لا يسعنا القول إلا أن بعض المرضى قد يتبعون عادات خاطئة أو يتعرضون لحوادث لا إرادية تودي في النهاية على حدوث مضاعفات غير مرغوبة، نذكر منها:
- الإصابة بالعدوى الجرثومية نتيجة انخفاض الاهتمام و العناية بالضمادات العينية.
- نزيف العين و في بعض الحالات يكون ناتج عن رض خارجي ميكانيكي.
- ارتفاع ضغط العين (غلوكوما).
- ظهور عتامة سحابية فوق عدسة العين تدعي بـ الكتاراكت
- تورم قرنية العين.
- حالة الانفصال الشبكي الذي يحدث فيه ابتعاد السطح الداخلي العميق أو الخلفي عن الوضع الطبيعي.
- الرفض المناعي للقرنية المزروعة و هو أخطرها.
عملية تجميل الجفون هى إزالة الجلد الزائد المترهل الذي يحيط بالعين الذى يظهر مع تقدم العمر أو لأسباب وراثية أو سلوكيات غير صحية
وهذه العملية لا تجرى كوسيلة تجميلية فقط. بل قد تساعد على تحسين الرؤية ايضا في بعض الحالات. في هذا المقال يشرح الدكتور عمار نصار تفاصيل عملية تجميل الجفون بالليزر، والأشخاص المرشحين للخضوع لهذه العملية. بالإضافة إلى معرفة النتائج المتوقعة من هذه العملية.
عملية تجميل العيون
جراحة تجميل وشد الجفون أو ما تعرف بـ رأب الجفن
هي نوع من الجراحات التجميلية التي تعالج تدلّي الجفون ومن الممكن أن تشمل إزالة الجلد الزائد والعضلات و الدهون ..
كلما تقدمت في العمر تتمدد الجفون وتضعف العضلات المدعمة لها. لذلك قد تتراكم الدهون الزائدة حول الجفنين. مما يسبب ارتخاء الحواجب و وجود أكياس دهنية أسفل العين.
بالإضافة إلى شكلك الذي سيبدو أكبر سنّا إلا أن ترهل الجلد الشديد قد يؤثر بشكل أو بآخر على الرؤية الجانبية (مجال الرؤية) مما يجعل جراحة شد الجفون العلويه من الجراحات التي يتم ترشيحها للتخلص من تلك الترهلات.
عملية تجميل الجفون
تؤثر الجفون المتدلية على الشكل الجمالي للوجه، فيبدو الشخص الصغير كما لو كان رجلاً كبيرًا في السن. ولا تتسبب الجفون المتدلية في التأثير على الشكل الجمالي فقط بل قد تؤدي إلى صعوبة في الرؤية نتيجة تأثيرها على مجال الإبصار.
ولهذه الأسباب ظهرت جراحة الجفون التجميلية، وهي عبارة عن عملية بسيطة تجرى تحت تأثير المخدر الموضعي. وتهدف إلى تعديل شكل الجفن وإزالة الدهون الزائدة أو توزيعها بما يعيد الشكل الطبيعي الجميل للجفون. ويبرز جمال العين، ويعيد القدرة على الرؤية بصورة سليمة.
ولكن كيف تجرى عملية تجميل الجفون ؟ وهل لها مخاطر أو آثار جانبية؟ وهل ستظهر آثار الجراحة بعد إجراء العملية؟ تابع الفقرات القادمة لتعرف الإجابة.
كيف تجرى عملية تجميل الجفون بالليزر؟
إن جراحة الجفون التجميلية هي واحدة من العمليات البسيطة التي لها آثار كبيرة ونتائج مبهرة.
ويوضح الدكتور عمار نصار أن العملية تجرى عن طريق اتباع الخطوات التالية:
1-تشخيص المريض وإخضاعه للفحص البدني لاكتشاف مدى تأثير الجفون المتدلية على مجال الرؤية. ومعرفة السبب الحقيقي وراء ترهلها. أهو بسبب التقدم الطبيعي في العمر؟ أم بسبب عوامل آخرى؟
2-عمل شق دقيق للغاية في الجفن المراد التخلص من الترهلات الموجودة فيه.
3-إزالة الخلايا الدهنية الزائدة، أو إعادة توزيعها بما يجعل شكل الجفن طبيعيًا.
4-تعديل وضع الأنسجة العضلية بما يجعل الجفن مشدودًا وشكل العين أكثر شبابًا.
5-وضع الغدد الدمعية في مكانها الطبيعي، ففي بعض الحالات قد تكون الغدد الدمعية هي السبب في تدلي الجفون.
6-إزالة الجلد الزائد من الجفون، والذي كان يساهم في تغطية جزء من مجال الرؤية.
7-خياطة الشق الجراحي تجميلاً بحيث لا يترك أثرًا بعد عملية تجميل الجفون.
تعتبر شبكية العين أحد أهم الأعضاء المساهمة في عملية الإبصار. فهي تعمل على توصيل الإشارات الضوئية إلى مخ الإنسان لتتحول إلى صورة يمكن رؤيتها بوضوح. ويعد مرض انفصال الشبكية من أشهر الأمراض التي تصيب الشبكية وتؤثر على الرؤية بالسلب. كما قد يؤدي الأمر في النهاية مع إهمال العلاج إلى فقدان القدرة على الإبصار.
ولكن تختلف طرق علاج انفصال الشبكية حسب الحالة التي وصل إليها المريض. فعادة يكون العلاج في المرحلة المبكرة عن طريق الليزر. بينما يكون العلاج في المراحل المتأخرة عن طريق استئصال الجسم الزجاجي. لذلك.. من الضروري تشخيص حالة المريض جيدًا قبل إجراء عملية الانفصال الشبكي .
عملية الانفصال الشبكي للعين
ما هي عملية الانفصال الشبكي ؟ وما هي التقنيات المستخدمة في هذه العملية؟ وهل استئصال الجسم الزجاجي هو الحل المثالي لـ علاج انفصال الشبكية ؟ ومتى يتحسن النظر بعد هذه العملية؟
عملية الانفصال الشبكي للعين
تهدف عملية الانفصال الشبكي إلى إصلاح الخلل الناتج عن انكماش الجسم الزجاجي -غالبًا- وجذبه للشبكية وفصلها عن جدار العين، سواء كان انفصالًا كاملاً للشبكية أو انفصالًا جزئيًا.
ولكن تختلف طرق علاج انفصال الشبكية حسب الحالة التي وصل إليها المريض، فعادة يكون العلاج في المرحلة المبكرة عن طريق الليزر،
بينما يكون العلاج في المراحل المتأخرة عن طريق استئصال الجسم الزجاجي.
لذلك.. من الضروري تشخيص حالة المريض جيدًا قبل إجراء عملية الانفصال الشبكي للعين .
التشخيص
هناك العديد من الطرق التي تساعد في تشخيص انفصال الشبكية، منها:
فحص قاع العين الذي يجرى عن طريق وضع قطرة موسعة لحدقة العين، وذلك ليستطيع الطبيب رؤية شبكية المريض بكل وضوح، ورؤية ما إذا كان هناك ثقوب أو تمزقات أو ارتشاحات في الشبكية.
الفحص بالموجات فوق صوتية، ويجرى هذا الفحص عن طريق وضع جل أو سائل معين على جفن العين عندما يغلق المريض كلتا عينيه، ومن ثم يوجه جهاز الألترا ساوند على العين لفحصها واكتشاف الأعراض المتعلقة بانفصال الشبكية.
علاج الانفصال الشبكي للعين
إن طريقة العلاج في المرحلة المبكرة تختلف اختلافًا كبيرًا عن المراحل المتأخرة. ونعني بالمرحلة المبكرة: الحالة التي تبدأ فيها التمزقات والثقوب في الظهور على سطح الشبكية، وتليها مرحلة الانفصال الجزئي نتيجة بداية تسرب السوائل خلف الشبكية.
ومن الممكن أن تجرى عملية الانفصال الشبكي في هاتين المرحلتين عن طريق الليزر.أما المرحلة المتأخرة من الانفصال الشبكي.. فغالبًا يكون العلاج عن طريق استئصال الجسم الزجاجي.
علاج انفصال الشبكية بالليزر
لا يعتبر العلاج بالليزر حلاً نهائيًا لهذه المشكلة إلا في الحالات المبكرة جدًا. حيث إنه يعمل -فقط- إغلاق الثوب والتمزقات البسيطة في الشبكية.وقد تستخدم هذه التقنية أيضًا كوسيلة لتثبيت الشبكية على جدار العين من خلال صنع ندوب تعمل على اتصال أنسجة الشبكية بالجدار.
تعتبر شبكية العين أحد أهم الأعضاء المساهمة في عملية الإبصار، فهي تعمل على توصيل الإشارات الضوئية إلى مخ الإنسان لتتحول إلى صورة يمكن رؤيتها بوضوح، ويعد مرض انفصال الشبكية من أشهر الأمراض التي تصيب الشبكية وتؤثر على الرؤية بالسلب، كما قد يؤدي الأمر في النهاية مع إهمال العلاج إلى فقدان القدرة على الإبصار.
ولكن تختلف طرق علاج انفصال الشبكية حسب الحالة التي وصل إليها المريض، فعادة يكون العلاج في المرحلة المبكرة عن طريق الليزر، بينما يكون العلاج في المراحل المتأخرة عن طريق استئصال الجسم الزجاجي. لذلك.. من الضروري تشخيص حالة المريض جيدًا قبل إجراء عملية الانفصال الشبكي .
عملية الانفصال الشبكي للعين
ما هي عملية الانفصال الشبكي ؟ وما هي التقنيات المستخدمة في هذه العملية؟ وهل استئصال الجسم الزجاجي هو الحل المثالي لـ علاج انفصال الشبكية ؟ ومتى يتحسن النظر بعد هذه العملية؟
انفصال الشبكية هو حالة طبية خطيرة يتم فيها انفصال الطبقة الحساسة للضوء الموجودة في الخلفية الداخلية للعين عن الأوعية الدموية التي تغذيها. قد يؤدي عدم علاجها في الوقت المناسب إلى فقدان الرؤية. ويعتبر الدكتور عمار نصار من بين الأطباء الرائدين في مصر والعالم في تشخيص وعلاج هذه الحالة المرضية.
عملية الانفصال الشبكي للعين
تهدف عملية الانفصال الشبكي إلى إصلاح الخلل الناتج عن انكماش الجسم الزجاجي -غالبًا- وجذبه للشبكية وفصلها عن جدار العين، سواء كان انفصالًا كاملاً للشبكية أو انفصالًا جزئيًا.
ولكن تختلف طرق علاج انفصال الشبكية حسب الحالة التي وصل إليها المريض، فعادة يكون العلاج في المرحلة المبكرة عن طريق الليزر،
بينما يكون العلاج في المراحل المتأخرة عن طريق استئصال الجسم الزجاجي.
لذلك.. من الضروري تشخيص حالة المريض جيدًا قبل إجراء عملية الانفصال الشبكي للعين .
التشخيص
هناك العديد من الطرق التي تساعد في تشخيص انفصال الشبكية، منها:
فحص قاع العين الذي يجرى عن طريق وضع قطرة موسعة لحدقة العين، وذلك ليستطيع الطبيب رؤية شبكية المريض بكل وضوح، ورؤية ما إذا كان هناك ثقوب أو تمزقات أو ارتشاحات في الشبكية.
الفحص بالموجات فوق صوتية، ويجرى هذا الفحص عن طريق وضع جل أو سائل معين على جفن العين عندما يغلق المريض كلتا عينيه، ومن ثم يوجه جهاز الألترا ساوند على العين لفحصها واكتشاف الأعراض المتعلقة بانفصال الشبكية.
علاج الانفصال الشبكي للعين
إن طريقة العلاج في المرحلة المبكرة تختلف اختلافًا كبيرًا عن المراحل المتأخرة. ونعني بالمرحلة المبكرة: الحالة التي تبدأ فيها التمزقات والثقوب في الظهور على سطح الشبكية، وتليها مرحلة الانفصال الجزئي نتيجة بداية تسرب السوائل خلف الشبكية.
ومن الممكن أن تجرى عملية الانفصال الشبكي في هاتين المرحلتين عن طريق الليزر.أما المرحلة المتأخرة من الانفصال الشبكي.. فغالبًا يكون العلاج عن طريق استئصال الجسم الزجاجي.
علاج انفصال الشبكية بالليزر
لا يعتبر العلاج بالليزر حلاً نهائيًا لهذه المشكلة إلا في الحالات المبكرة جدًا، حيث إنه يعمل -فقط- إغلاق الثوب والتمزقات البسيطة في الشبكية.وقد تستخدم هذه التقنية أيضًا كوسيلة لتثبيت الشبكية على جدار العين من خلال صنع ندوب تعمل على اتصال أنسجة الشبكية بالجدار.
لماذا يعتبر الدكتور عمار نصار هو أفضل دكتور لعلاج انفصال الشبكية في العين في مصر؟
خبرة وكفاءة: يتمتع الدكتور عمار نصار بخبرة واسعة في مجال جراحة العيون، حيث يمتلك خبرة تزيد عن 20 عامًا في علاج الأمراض العيون المختلفة، بما في ذلك انفصال الشبكية. وقد قام بعدد كبير من العمليات الناجحة على مدار مسيرته الطبية، مما يجعله أحد الأطباء الأكثر خبرة في هذا المجال.
استخدام التكنولوجيا الحديثة: يستخدم الدكتور عمار نصار التكنولوجيا الحديثة في علاج الأمراض العيون، بما في ذلك انفصال الشبكية. يستخدم أحدث المعدات والأدوات الطبية المتوفرة في السوق لتشخيص وعلاج هذه الحالة المرضية. ويساعده في ذلك فريق من الأطباء والممرضين المدربين تدريباً عالياً.
توفير الرعاية الشاملة: يوفر مركز الدكتور عمار نصار الرعاية الشاملة لمرضاه، بما في ذلك الفحوصات الطبية اللازمة والتشخيص والعلاج والمتابعة اللازمة بعد الجراحة.
إضافةً إلى الخبرة الواسعة: للدكتور نصار في جراحة إنفصال الشبكية، فإن مركزه الطبي مجهز بأحدث التقنيات والأجهزة الطبية المتطورة التي تمكّن الفريق الطبي من تشخيص حالات إنفصال الشبكية والتعامل معها بكفاءة وفعالية عالية. ومن بين هذه التقنيات، يوجد جهاز OCT (التصوير البصري المرتبط بالتطبيق) والذي يستخدم لتحليل تفاصيل الشبكية والمكونات البصرية الأخرى، كما يتم استخدام الليزر في علاج الحالات الشديدة.
علاوة على ذلك: يتميّز مركز الدكتور نصار بتقديم خدمات متكاملة لعلاج إنفصال الشبكية. من تشخيص الحالة وإعداد خطة العلاج المناسبة، وصولاً إلى عمليات الجراحة والرعاية ما بعد العملية. ويهدف الفريق الطبي إلى توفير رعاية شاملة وشخصية لكل مريض. وضمان أن يتلقى كل شخص العلاج الذي يلائم حالته الفردية.

لماذا مركز الدكتور عَمَّار نَصَّارٌ
لجراحات العيون والليزك
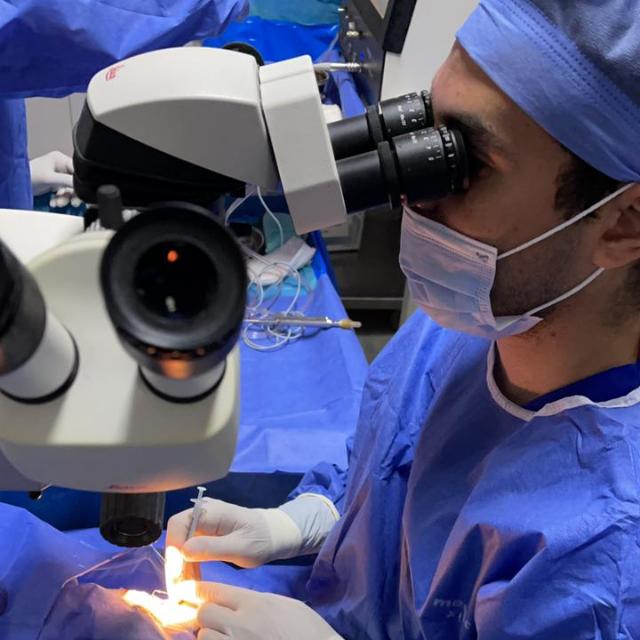
نحن مركز متخصص فى طب وجراحة العيون ومجهز بأحدث التقنيات .نفخر بتقديم خدمة طبية متخصصة فى مختلف تخصصات العين .يشمل المركز احدث أجهزة الفحص وكذلك غرف عمليات جراحية مجهزة باحدث الميكروسكوبات الجراحية وأفضل الأجهزة لعمليات المياه البيضاء وزراعة العدسات وتصحيح الإبصار وزراعة القرنية وعلاج القرنية المخروطية.
الفريق الطبي المساعد
يعمل الفريق الطبي المساعد المكون من موظفي الاستقبال والفنيين والتمريض بشكل احترافي وانسجام لضمان راحة المريض وتقديم أعلى مستوى من الرعاية والاهتمام.
المصداقية والخبرة الطبية:
يعد الدكتور عمار نصار من أشهر وأكثر الجراحين المتخصصين في مجال جراحات العيون في مصر والشرق الأوسط. ولقد حصل المركز الخاص به على العديد من الجوائز والتكريمات التي تعكس مصداقية وخبرته الطبية. كما يعتمد المركز على فريق طبي متخصص وذو خبرة عالية، وتمتلك المراكز التي يعمل بها أحدث التقنيات الطبية.
أحدث الأجهزة والمعدات الطبية:
يقدم مركز الدكتور عَمَّار نَصَّارٌ أحدث التقنيات الجراحية والأجهزة المستخدمة في عمليات الليزك وجراحات العيون، مما يضمن سلامة المرضى ونجاح العمليات. ويقدم المركز عدة خيارات من بينها جراحات العدسة الرمادية، والزرق، وإزالة الكتل الدهنية من الجفون، وجراحة الشبكية، وغيرها.
الحجز والمتابعة:
يقوم الفريق الطبى المساعد بالرد على إتصالات المرضى والإجابة على بعض الإستشارات الطبية البسيطة والمساعدة على متابعة الحالة المضية حرصا منا على سرعة الإستجابة للحالات والإستفسارات الطارئة لضمان سلامة وصحة مريضنا.
التعامل الإنساني:
يحرص مركز الدكتور عَمَّار نَصَّارٌ على التعامل بشكل إنساني ومتميز مع جميع المرضى، ويسعى دائمًا لتوفير بيئة آمنة ومريحة لهم.
خدمات المركز لجراحات العيون
أحدث تقنيات جراحات العيون وتصحيح عيوب الإبصار بالليزر
المركز مجهز تجهيزا متميزا بأحدث وأدق الأجهزة الطبية لإجراء الفحص الشامل والدقيق للعين وبطريقة مريحة للمريض لتشخيص وتحديد جميع امراض العيون في دقائق معدودة.